 |
АвтоАвтоматизацияАрхитектураАстрономияАудитБиологияБухгалтерияВоенное делоГенетикаГеографияГеологияГосударствоДомДругоеЖурналистика и СМИИзобретательствоИностранные языкиИнформатикаИскусствоИсторияКомпьютерыКулинарияКультураЛексикологияЛитератураЛогикаМаркетингМатематикаМашиностроениеМедицинаМенеджментМеталлы и СваркаМеханикаМузыкаНаселениеОбразованиеОхрана безопасности жизниОхрана ТрудаПедагогикаПолитикаПравоПриборостроениеПрограммированиеПроизводствоПромышленностьПсихологияРадиоРегилияСвязьСоциологияСпортСтандартизацияСтроительствоТехнологииТорговляТуризмФизикаФизиологияФилософияФинансыХимияХозяйствоЦеннообразованиеЧерчениеЭкологияЭконометрикаЭкономикаЭлектроникаЮриспунденкция
Глава 5. НАРУШЕНИЯ ПОЛОВОГО РАЗВИТИЯ ДЕВОЧЕК
Нарушения полового созревания выявляются у 3-5% девочек. Существенную роль в развитии заболевания играют наследственная предрасположенность, а также неблагоприятные факторы (радиация, гипоксия, вирусные инфекции, некоторые лекарственные препараты). Аномалии половой системы чаще встречаются у детей, рожденных от больных алкоголизмом, наркоманией, с эндокринными заболеваниями, а также от пожилых родителей.
Половое развитие - это генетически запрограммированный процесс, который начинается в возрасте 7-8 лет и заканчивается к 17-18 годам. Появление вторичных половых признаков и менструальноподобных выделений до 7 лет следует расценивать как преждевременное половое развитие (ППР). Недоразвитие или отсутствие вторичных половых признаков в 15-16 лет относят к задержке полового развития.
Преждевременное половое развитие может быть изосексуальным, т.е. по женскому типу, и гетеросексуальным - по мужскому типу.
ППР изосексуального типа может иметь церебральную (истинное ППР), конституциональную и яичниковую (ложное ППР) формы.
Церебральную форму считают истинным ППР, потому что в патологический процесс вовлечены гипофизотропные зоны гипоталамуса, где преждевременная секреция ГнРГ приводит к выработке гонадотропинов в гипофизе, что, в свою очередь, стимулирует секрецию эстрогенов в яичниках (рис. 5.1).
Поражение ЦНС у девочек с ППР может быть функционального или органического характера. Причинами функциональных расстройств бывают воздействие неблагоприятных факторов в период внутриутробного развития, заболевания матери, осложненные роды, инфекционные заболевания и интоксикации, перенесенные в первые годы жизни. Органическое поражение ЦНС, как правило, является следствием асфиксии, родовой травмы, церебральной инфекции (менингит, энцефалит, другие нейроинфекции). Реже наблюдаются опухоли головного мозга - ганглионевромы, гамарто-мы, астроцитомы.
Конституциональная форма ППР носит наследственный, семейный характер.
Яичниковая (ложная) форма ППР чаще наблюдается при гормонпро-дуцирующих опухолях яичников: гранулезоклеточной, реже - при тека-

Рис. 5.1. Полная форма ППР у больной 5 лет (полный возраст соответствует 15 годам)
клеточной опухоли, тератобластоме с элементами гормонально-активной ткани. Причиной ППР яичникового генеза могут быть также фолликулярные кисты, как правило, небольшие (3-4 см). Гипоталамо-гипофизарные структуры при этом остаются незрелыми. Секреция эстрогенов опухолью автономная.
К ложному ППР относится редкий синдром Мак-Кьюна-Олбрайта- Брайцева, включающий не только ППР, но и фиброзную дисплазию трубчатых костей в сочетании с асимметричной пигментацией кожных покровов. Причины патологии костей не совсем ясны.
Клиническая симптоматика. Церебральное ППР проявляется в виде неполной и полной форм. Форму ППР считают неполной, если у девочки имеется увеличение молочных желез (телархе) и (или) половое оволосение (адренархе). Возраст менархе у таких пациенток - 10- 11 лет. Костный возраст при этом соответствует паспортному или незначительно опережает его. Полная форма определяется наличием менархе на фоне телархе и (или) адре-нархе либо без таковых. Развитие вторичных половых признаков при полной форме истинного ППР существенно опережает таковое при своевременном половом созревании, хотя последовательность их появления не нарушена. Костный возраст значительно опережает паспортный, рост не превышает 150-152 см.
Конституциональная форма ППР не сопровождается какой-либо церебральной или неврологической патологией. Последовательность появления вторичных половых признаков не нарушена, а длительность периода полового созревания аналогична физиологическому. Имеет значение только возраст появления менархе (8-9 лет).
При ППР яичникового генеза, обусловленном гормонпродуцирующей опухолью, неврологическая симптоматика отсутствует, вторичные половые признаки развиты незначительно. Последовательность появления признаков полового созревания изменена: первыми появляются ациклические
менструальноподобные выделения. Соматическое развитие не ускорено. Клинические проявления ППР при фолликулярных кистах заключаются в скудных сукровичных выделениях из половых путей и незначительном увеличении молочных желез. При фолликулярных кистах симптомы ППР транзиторные и претерпевают обратное развитие по мере регресса фолликулярной кисты.
При синдроме Мак-Кьюна-Олбрайта-Брайцева возможны как неполная, так и полная формы ППР. У девочек с неполной формой физическое развитие ускорено. Темпы роста трубчатых костей и скорость окостенения их эпифизов совпадают, поэтому по телосложению и росту они не отличаются от здоровых. При полной форме половое развитие существенно ускорено, характерны ациклические маточные кровотечения.
Диагностика. Диагноз ППР устанавливают на основании данных анамнеза, динамики полового и физического развития, гинекологического исследования. Обязательны УЗИ органов малого таза, определение уровня гонадотропинов и эстрогенов в крови, при необходимости делают лапароскопию, а также определяют костный возраст и применяют нейрофизиологические методы исследования (рео- и электроэнцефалография - соответственно РЭГ, ЭЭГ). При подозрении на опухоль гипофиза показана МРТ. К обследованию этих пациенток необходимо привлекать эндокринологов, неврологов, офтальмологов.
Лечение. Терапия ППР включает лечение основного заболевания, вызвавшего ППР, и торможение ППР. При ППР церебрального генеза лечение проводят неврологи или нейрохирурги. Для торможения полового созревания используют препараты, действие которых направлено на гипо-таламические структуры, регулирующие синтез люлиберина, или блокирующие действие гормонов на органы-мишени (трипторелин - декапептил-депо♠, диферелин♠). Дети с конституциональной формой ППР нуждаются только в динамическом наблюдении. Опухоли яичников подлежат удалению с последующим гистологическим исследованием. Через 1,5-2 мес после операции у этих пациенток все признаки ППР подвергаются регрессу. Фолликулярные кисты немедленно удалять не рекомендуется, так как кисты диаметром не более 3-4 см в течение 2-3 мес претерпевают обратное развитие, и признаки ППР исчезают.
ППР гетеросексуального типа связано с гиперпродукцией андрогенов и наблюдается при врожденной дисфункции коры надпочечников (ВДКН), адреногенитальном синдроме (АГС) или вирилизирующей опухоли надпочечников (рис. 5.2).
Простая вирильная форма АГС представляет собой генетически обусловленное врожденное заболевание, связанное с недостаточностью ферментной системы С21-гидроксилазы в коре надпочечников. Этот дефект приводит к недостатку образования кортизола и увеличению выделения АКТГ. Повышенная стимуляция последнего вызывает увеличение синтеза андрогенов и двустороннюю гиперплазию коры надпочечников. Нарушение функции надпочечников начинается внутриутробно, почти одновременно с началом их функционирования как эндокринной железы.

Рис. 5.2. Врожденная дисфункция коры надпочечников: а - вид наружных половых органов; б - больная с ВДКН без лечения
Клиническая симптоматика. У ребенка сразу после рождения отмечают неправильное строение наружных половых органов: клитор гипертрофирован (вплоть до пенисообразного), слившиеся большие половые губы напоминают мошонку, влагалище и уретра открываются на промежности единым отверстием урогенитального синуса. При выраженной вирилизации определение пола затруднено. Однако яичники и матка у этих детей развиты правильно, хромосомный набор 46,XX (ложный женский гермафродитизм).
У детей с АГС рост в первое 10-летие жизни резко ускорен, но к 10 годам он замедляется из-за быстрого завершения процессов окостенения. Телосложение приобретает диспластические черты: широкие плечи, узкий таз, короткие конечности, длинное туловище. Под воздействием избытка андрогенов начинается и прогрессирует вирильный гипертрихоз, понижается тембр голоса. Молочные железы не развиваются, менструации отсутствуют.
Диагностика. Самыми информативными диагностическими признаками АГС являются резкое повышение экскреции 17-КС и высокий уровень предшественника кортизола в крови - 17-оксипрогестерона.
Лечение. Терапия начинается с момента установления диагноза и заключается в длительном применении глюкокортикостероидов. Доза зависит от
возраста, массы тела и выраженности гиперандрогении. Своевременно начатое лечение позволяет нормализовать половое развитие, добиться регулярных менструаций при овуляторных циклах, а в дальнейшем обеспечивает вынашивание беременности и роды.
Феминизирующую пластику вирилизованных половых органов у девочек с врожденной дисфункцией коры надпочечников рекомендуется производить в один этап до достижения возраста половой самоидентификации (до 3 лет). Оперативное лечение заключается в резекции кавернозных тел клитора одновременно с реконструкцией влагалища.
Задержка полового развития (ЗПР) может иметь церебральную, конституциональную и яичниковую формы.
Причинами ЗПР центрального генеза могут быть травмы, инфекции, интоксикации, психические и нервные расстройства, стрессы. Проявлением церебральной ЗПР может быть нервная анорексия, т.е. отказ от пищи. У таких пациенток резко снижается уровень гонадотропинов в крови при сохраненной потенциальной способности гипофиза к секреции гонадотро-пинов. Конституциональная форма ЗПР, как и ППР, носит наследственный характер.
Яичниковая форма ЗПР встречается крайне редко и сопровождается, как правило, уменьшением фолликулярного аппарата. Такие яичники называют гипопластическими или нечувствительными, резистентными к гонадотроп-ной стимуляции. Не исключено, что в патогенезе этой патологии играют роль перенесенные инфекции и интоксикации.
Клиническая симптоматика. Пациентки с ЗПР отличаются от сверстниц недостаточным развитием вторичных половых признаков и отсутствием менструаций. Телосложение евнухоидное: высокий рост, длинные руки и ноги при коротком туловище. Костный возраст соответствует паспортному или незначительно отстает от него. При гинекологическом исследовании отмечают гипоплазию наружных и внутренних гениталий. Резкое похудение приводит к прекращению менструаций; если менархе еще нет, наблюдается первичная аменорея.
ЗПР не всегда служит проявлением какой-либо патологии. Так, конституциональная форма имеет наследственный, семейный характер. У таких девочек менархе наступает в 15-16 лет, но в дальнейшем менструальная и репродуктивная функции не нарушены.
Диагностика. Обследование при ЗПР направлено на установление уровня поражения репродуктивной системы. Большое значение имеют анамнез, телосложение и развитие вторичных половых признаков. При подозрении на ЗПР центрального генеза необходимо неврологическое обследование (ЭЭГ, РЭГ, ЭхоЭГ). В качестве дополнительных методов используют МРТ головного мозга, ультразвуковое сканирование органов малого таза, определение уровня гормонов в крови, рентгенографию кистей рук, денситометрию, а также лапароскопию с биопсией яичников и кариотипирование.
Лечение. При заболевании центрального генеза терапия должна быть комплексной, направленной на нормализацию функции диэнцефальной области; проводиться она должна совместно с неврологами и психиатрами. Лечение ЗПР в сочетании с нервной анорексией или похудением базиру-

Рис. 5.3. Больная с синдромом Шерешев-ского-Тернера
ется на организации рационального режима питания, общеукрепляющей и седативной терапии. Яичниковая форма ЗПР требует заместительной гормонотерапии синтетическими прогестинами.
Отсутствие полового развития является, как правило, следствием дисгенезии гонад из-за врожденного дефекта половых хромосом. Яичниковая ткань при этой патологии практически отсутствует, что и становится причиной выраженной недостаточности половых гормонов.
Существуют следующие формы дисгенезии гонад: типичная, или синдром Шерешевского-Тернера (кариотип 45,Х или 45,Х/46,ХХ) (рис. 5.3), чистая форма (кариотип 46,ХХ или 46,ХУ) и смешанная форма (кариотип 45,ХХ/46,ХУ).
Дети с синдромом Шерешевского- Тернера рождаются с низкой массой тела, иногда наблюдаются лимфатический отек стоп и кистей, крыловидные складки на шее, а также пороки развития внутренних органов, низко посаженные уши, высокое (готическое) верхнее нёбо, низкая линия роста волос на шее, широко расставленные соски молочных желез. Рост таких больных не превышает 150 см. В пубертатном периоде вторичные половые признаки не появляются. На месте матки и яичников определяются соединительнотканные тяжи. Гормональное исследование показывает резкое снижение уровня эстрогенов и андрогенов в крови и значительное увеличение содержания ЛГ и ФСГ.
У детей с чистой формой дисгенезии гонад имеются женский фенотип при нормальном или более высоком, чем в норме, росте, выраженный половой инфантилизм без соматических аномалий. Гонады представляют собой фиброзные тяжи, иногда с элементами стромы.
При смешанной форме дисгенезии гонад рост нормальный, телосложение интерсексуальное, соматических аномалий нет, но есть признаки вирилизации наружных половых органов (гипертрофия клитора, персистенция урогенитального синуса). Гонады у этих пациенток имеют смешанное строение с элементами тестикулярной ткани типа клеток Сертоли или Лейдига. Наиболее часто встречается кариотип 45,X/46,XY.
Лечение зависит от формы дис-генезии гонад и кариотипа. При синдроме Шерешевского-Тернера и чистой форме дисгенезии с карио-типом 46,XX проводится гормональная терапия комбинированными эстроген-гестагенными препаратами. Пациенткам с чистой (кариотип 46,ХУ - синдром Свайера, рис. 5.4) и смешанной формами дисгенезии показана двусторонняя гонадэкто-мия в связи с частой малигнизацией гонад с последующей заместительной гормонотерапией.
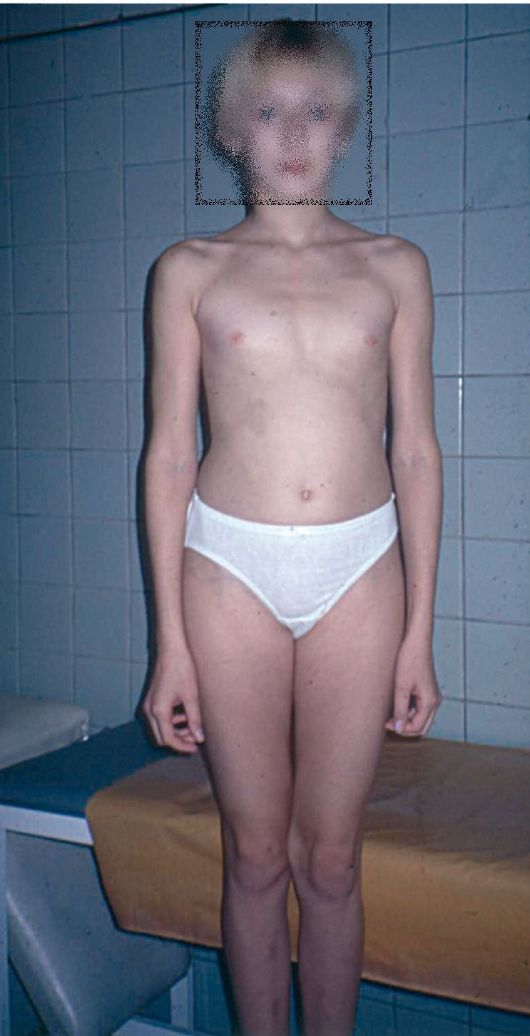
Рис. 5.4. Больная с синдромом Свайера
Контрольные вопросы
1. Приведите варианты нарушений полового развития девочек.
2. В чем заключается преждевременное половое развитие центрального генеза?
3. Каковы особенности преждевременного полового развития яичникового генеза?
4. Охарактеризуйте понятия "неполная" и "полная" формы преждевременного полового развития.
5. Каковы особенности преждевременного полового развития при врожденной дисфункции коры надпочечников?
6. Каковы особенности задержки полового развития центрального генеза?
7. В чем заключается задержка полового развития яичникового генеза?
8. Охарактеризуйте синдром Шерешевского-Тернера. Изложите принципы его терапии.
Поиск по сайту: